Grzbietowa (ból pleców) należy do jednej z najczęstszych przyczyn skarg i opieki medycznej. Jednocześnie 70–90% populacji stanowi problem grzbietowej, a 28% z nich rozwija zespół przewlekłego bólu, co prowadzi do tymczasowej/długoterminowej niepełnosprawności i zmniejszenia jakości życia. Oprócz ograniczeń życia ból pleców wpływa na zachowanie/psychikę ludzi, które objawia się rozwojem przewlekłego stresu emocjonalnego.
Zespoły bólu są głównie związane z osteochondrozą w obszarze lędźwiowo-krzyżowym (osteochondroza lędźwiowa), które charakteryzują się wysoką ruchliwością/wysoką aktywnością fizyczną, i są spowodowane zmianami zwyrodnieniowymi dystroficznymi).
Klasyfikacja
Klasyfikacja osteochondrozy opiera się na podejściu patogenetycznym, które odzwierciedla proces patologiczny w postaci kolejnych stadiów/stopni zmiany zwyrodnieniowej-dystroficznej, zgodnie z którymi wyróżniają się następujące.
Osteochondroza w regionie lędźwiowym 1 stopień
Jest to pierwszy (początkowy) stopień wewnątrzdyskonicznego procesu patologicznego, który generuje impuls patologiczny z dotkniętego dysku. Osteochondroza pierwszego stopnia charakteryzuje się ruchem jądra pulpos wewnątrz dysku, to znaczy jądro płaszcza przenika przez pęknięcia w pierścieniu włóknistym i jego dobrze zakręcone włókna zewnętrzne. W związku z tym, w przypadku osteochondrozy pierwszego stopnia, zachodzi podrażnienie zakończeń nerwowych i zaczyna się pojawiać ból, które tworzą różne zespoły odruchowe osteochondrozy.
Osteochondroza regionu lędźwiowego 2 stopnie
Osteochondroza drugiego stopnia to stopień niestabilności, tj. Utrata z dotkniętym dyskem związanym z jego zdolnością utrwalania. Dynamiczne przemieszczenie leżącego u podstaw kręgowców jest charakterystyczne, ze względu na pękanie jądra pulpickiego i elementów pierścienia włóknistego. 2 stopień osteochondrozy charakteryzuje się zespołem niestabilności, zespołami odruchowymi i częściowo kompresyjnymi.
Osteochondroza 3 stopnie
Jest to stopień/stadium tworzenia przepuklin dysków międzykręgowych spowodowanych naruszeniem integralności struktury pierścienia włóknistego (wypadnięcie/występ). W przypadku osteochondrozy można ścisnąć 3 stopnie: kręgosłup nerwu kręgowego, a także formacje nerwowe naczyniowe przylegające do MPD.
Osteochondroza 4 stopnie
Jest to stadium zwłóknienia MPD i stopniowe tworzenie regionalnych wzrostów ciał kręgowych. Jednocześnie, jako mechanizm kompensacyjny, występuje wzrost obszarze kręgów kręgów na gorszych dyskach, występuje bezruch. Te wzrosty kości, w niektórych przypadkach, takie jak przepuklina dysku, mogą wywierać nacisk na sąsiednie formacje neuromzy.
Objawy osteochondrozy kręgosłupa lędźwiowego
Osteochondroza kręgosłupa lędźwiowo -krzyżowego objawia go w dość szerokich granicach: od niewielkiego poczucia dyskomfortu w obszarze objawów Lędkoi i Ostrego Bólu, które można sprowokować przez objawy nadpięcia, podwyższanie, podnoszenie itp. W całym zestawie manifestacji klinicznych (łączenia) i wyprzedawczych (odruchowych).
Początkowy etap
Objawy kliniczne osteochondrozy kręgosłupa lędźwiowego w pierwszym stadium wynikają z wysięgu dysku w kierunku kanału kręgowego (tylnego) i podrażnienia tylnego więzadła podłużnego bogatego w receptory bólu. Wiodącym objawem na tym etapie jest różnorodne nasilenie lokalnego zespołu bólu - Lumbago, Lumbalgia, które warunkowo odróżniają stopień nasilenia zespołu bólu i czas trwania objawów patologicznych. Ten etap charakteryzuje się „objawem tablicy” (spłaszczanie lordozy lędźwiowej) i wyraźnym ograniczeniem z powodu bólu w ostrym okresie ruchów w kręgosłupie lędźwiowym.
Oprócz lokalnego bólu na poziomie dotkniętego dysku międzykręgowego z powodu reakcji mięśni odruchowej w większości przypadków występuje wyraźne napięcie mięśni paravertebralnych („obrony”), co pomaga zwiększyć zespół bólu, a także wygładzanie/spłaszczenie fizjologicznego lordozy lędźwiowej i ograniczanie mobilności spinki.
W przypadku osteochondrozy z pierwszego etapu nie ma oznak zespołu promieniowego i innych objawów neurologicznych (objawy napięcia). Z reguły z czasem odnotowano adaptację w celu podrażnienia receptorów (bólu) tylnego więzadła podłużnego, które jest ułatwione przez unieruchomienie dotkniętej krążki międzykręgowej. Ciężkość ostrej/podostrej jest stopniowo zmniejszana dzięki odpowiedniemu leczeniu ścisłym i obserwującym reżim ortopedyczny. Oznacza to, że istnieje transformacja zaostrzenia w stadium remisji, którego czas trwania jest bardzo zróżnicowany, a także częstotliwość zaostrzenia lumbalgii.
Jednocześnie każde nowe zaostrzenie wskazuje na dodatkowe przesunięcie MPD (wypadnięcie/występ/występ), co określa wzrost ciśnienia dysku w tylnej wiązce podłużnej. Z czasem prowadzi to do przerzedzenia więzadła i zmniejszenia jego siły, a zatem do ryzyka dodatkowego wypadnięcia dysku i perforowania tylnego więzadła podłużnego w następnym epizodzie w kierunku kanału kręgowego, co prowadzi do rozwoju następnego etapu powikłań neurologicznych.
Stadium naczyniowe (stadium zaburzeń neurologicznych)
Całość objawów patologicznych (niedokrwienie odpowiednich korzeni/rdzenia kręgosłupa, skomplikowana przez powstawanie przepukliny dysku międzykręgowego i występowanie niedrożności jednolitej tętnicy korzeniowej) przyczynia się do rozwoju zaburzeń motorycznych w pewnym miotomie i zmniejszeniu wrażliwości w determatak. Z reguły rozwój niedowładu/porażenia mięśni i zaburzeń wrażliwości jest poprzedzony ostrym ruchem, za którym znajduje się ostra krótkoterminowa krótkoterminowa, napromieniowanie nerwu zapachowego (tak zwany „hiperalgiczny kryzys ishias”). Równolegle osłabienie mięśni występuje w strefie unerwienia jednego lub drugiego niedokrwiennego nerwu kręgowego i wrażliwych zaburzeń. Z reguły występuje niedrożność tętnicy promieniowej, która przechodzi wraz z nerwem kręgowym L5 do kanału kręgowego.
Ostry rozwój zespołu „paralitycznego ishiasza”, który objawia się niedowład/paraliż po dotkniętej stronie prostowników stopy/palców („Steppap” lub „chód kogutowy”) jest charakterystyczny, rozwijający się z upośledzonymi funkcjami nerwu funkcjonalnego. Taki pacjent wysoko podnosi nogę podczas chodzenia, rzucając ją do przodu i klaszcze przodu skarpety stopy na podłodze.
Ostatni etap objawów neurologicznych
Osteochondroza kręgosłupa z reguły jest przyczyną zaburzeń przepływu krwi w dużych tętnicach promieniowych, które dostarczają rdzeń kręgowy krwią (tętnice promieniowo-leżą). Zapewnienie krwi do rdzenia kręgowego poziomu lędźwiowo-krzyżowego jest zapewniane tylko przez jedną tętnicę Adamkevicha, a niektóre osoby mają dodatkową tętnicę kręgosłupa Depromot-Gutterone, która zapewnia dopływ krwi do regionu ogonowego/konia ogona rdzenia kręgowego.
Ich niedobór funkcjonalny określa powolny rozwój niewydolności rdzenia kręgowego naczyniowego mózgu, którego klinicznym objawem jest zespół przecinającej kulawizny, któremu towarzyszy osłabienie nóg i drętwienie, które występuje podczas chodzenia i znikania po lekkim odpoczynku (zatrzymanie). Najbardziej poważnym objawem zaburzeń neurologicznych na tym etapie są ostre zaburzenia krążenia rdzenia kręgowego zgodnie z rodzajem udaru niedokrwiennego kręgosłupa.
Analizy i diagnostyka
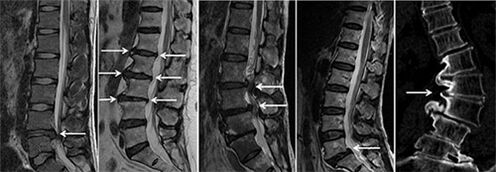
Rozpoznanie osteochondrozy lędźwiowo -krzyżowej w większości przypadków nie powoduje trudności i opiera się na analizie natury i lokalizacji zespołu bólu oraz ich związku z wysiłkiem fizycznym (historia medyczna), obecność punktów bólu wyzwalającego i objawy napięcia. Metod instrumentalnych, radiografia, obliczone i magnetyczne obrazowanie rezonansu (zdjęcie poniżej) podano wiodącą wartość. Aby wykluczyć patologię somatyczną (przerzuty w kręgosłupie, urolitozę, odmiedniczkowe zapalenie nerek), można przepisać ogólny/biochemiczny test krwi i moczu.
Leczenie osteochondrozy kręgosłupa lędźwiowego
Pytanie, jak leczyć osteochondrozę lędźwiowej, jest jednym z najczęściej ustawionych. Przede wszystkim leczenie zwyrodnieniowego -analitycznego zmiany kolumny kręgosłupa powinno być stopniowe i złożone, w tym leczenie lekami, fizjoterapię i, w razie potrzeby, metod chirurgicznych.
Procedury i operacje
W leczeniu osteochondrozy lędźwiowej jest szeroko stosowana fizjoterapia: ultrafonoforeza/elektroforeza z lekami (w tym środkami przeciwbólowymi i przeciwskurczami) z prądami galwanicznymi/pulsanymi; Elektroronomioostymulacja; Uhf; terapia laserowa; magnetoterapia; ATR (terapia o wyjątkowo wysokiej częstotliwości); Mikrofalowa (terapia ultra -częstotliwość); Terapia fali uderzeniowej, akupunktura.
W ostrym okresie zaleca się przestrzeganie reżimu silnika (ortopedycznego) z noszeniem gorsetu stabilizującego lędźwiowe. W tym okresie powinno być ograniczone/wykluczone przez ćwiczenia fizyczne w amplitudzie, powodując ból lub napięcie mięśni. Ściśle nie wolno angażować się w „ból”, ćwiczenia powinny być wykonywane bardzo powoli z powtórzeniem 8-10 razy. Ważne jest również, aby zapobiec wzrostowi lordozy lędźwiowej z ruchami nóg, co może powodować wzrost bólu. Na następnym etapie ostrego okresu, wraz ze spadkiem bólu, możesz uwzględniać stopniowo ćwiczenia izometryczne dla dużych mięśni pośladkowych i prasy brzusznej.
Gdy bolesny ból zwiększa się zdolności i ogólny rozwój/specjalne ćwiczenia fizyczne są uwzględnione w kompleksie. Oprócz ćwiczeń w celu zwiększenia siły prostowników ud i prasy brzusznej uwzględniono ćwiczenia, które zwiększają siłę mięśni pleców i zginając w kręgosłupie lędźwiowym. Które są wykonywane w średnim tempie 15-20 powtórzeń. Należy podać, że ładowanie osteochondrozy regionu lędźwiowego powinno być regularne, a nie od przypadku do przypadku.
Ćwiczenia dotyczące osteochondrozy kręgosłupa lędźwiowego w okresie remisji mają na celu wzmocnienie gorsetu mięśni tej strefy i zwiększeniu ruchliwości kolumny kręgowej, jednak należy je bardzo ostrożnie przeprowadzić. Liczbę powtórzeń ćwiczeń z tego okresu można zwiększyć do 50-100 razy. Ważnym zadaniem jest tworzenie automatyzmu mięśniowego w utrzymaniu określonej postawy w każdej pozycji (stojąc/siedząc podczas chodzenia).
Terapię ćwiczeń osteochondrozy kręgosłupa lędźwiowego można przeprowadzić w basenie (w wodzie, ale uzupełnia tylko główne „suche” klasy). Inne metody terapii wysiłkowej są niezwykle przydatne: pływanie, które często jest postrzegane jako „najskuteczniejsza fizjoterapia osteochondrozy lędźwiowej”, a także ścieżka bieżącego, terencour, narty, jazdy na rowerze, ćwiczenia z bandażą gumową. Aby uprawiać takie sporty, jak siatkówka, duży/mały tenis, rytmiczny gimnastyka nie jest zalecana z powodu wielu ostrych ruchów, które mogą wywołać zaostrzenie choroby.
Ładowanie hantlami wykonuje się tylko w pozycji leżącej (z tyłu), aby wykluczyć obciążenia pionowe na kolumnie kręgowej. Należy pamiętać, że przy wyborze ćwiczeń fizycznych, częste/stałe przeciążenie/mikrotrauma kręgosłupa lub niekondukowane wstrząsy i ruchy wzdłuż osi kręgosłupa powodują ryzyko pęknięcia zdegenerowanego dysku i następnego zaostrzenia bólu. Niezwykle przydatnym działaniem kręgosłupa może być joga, jednak wiele panowania jogi jest dość złożone i powinno być wykonywane wyłącznie pod kierunkiem i obserwacją instruktora. Najlepszą opcją na początku będzie to, czy gimnastyka terapeutyczna do osteochondrozy kręgosłupa lędźwiowego jest przeprowadzana w specjalistycznym biurze, w którym lekarz terapii ćwiczeń pokaże zestaw ćwiczeń, które można wykonać w domu.
Ćwiczenia te są wykonywane jako poranna gimnastyka osteochondrozy. Nie powinieneś szukać różnego rodzaju filmów LFK lub gimnastyki medycznej, wideo do osteochondrozy, ponieważ wideo nie pozwala na tworzenie prawidłowej biomechaniki ćwiczenia i może powodować zaostrzenie. Nie mniej szeroko stosowany masaż medyczny (ręczny, podwodny, próżniowy, hydromasag). Masaż z osteochondrozą regionu lędźwiowego pozwala usunąć/zmniejszyć ból, wyeliminować napięcie mięśni tej strefy i przywrócić ruchliwość kręgosłupa.
Obróbka operacyjna przeprowadza się w przypadkach znacznego kompresji rdzenia kręgowego i mające na celu dekompresję kanału kręgowego. Obejmuje różne rodzaje interwencji chirurgicznej: usunięcie przepukliny krążka międzykręgowego, mikrodisaktomię, rekonstrukcję laserową dysku, walenowanie nakłucia dysku, wymianę dysku międzykręgowego implantem i stabilizację segmentu kręgosłupa.
Prognoza
Przy terminie i odpowiednim leczeniu prognozy są korzystne. Prognozowanie przepukliny bocznej dysku L-S1 z wczesnym zaangażowaniem w patologiczny proces kręgosłupa, a następnie powstawanie radikulopatii w procesie patologicznym. Prognozowanie gwałtownie pogarsza się w ostrym rozwoju w zespołach kompresji rdzenia kręgowego/ogona konia z niedowcem w nogach, zaburzeniach funkcjonalnych miednicy, utraty czułości, podczas gdy rokowanie poprawi się, wcześniejsze kompresję (sekwestracja przepukliny).
























